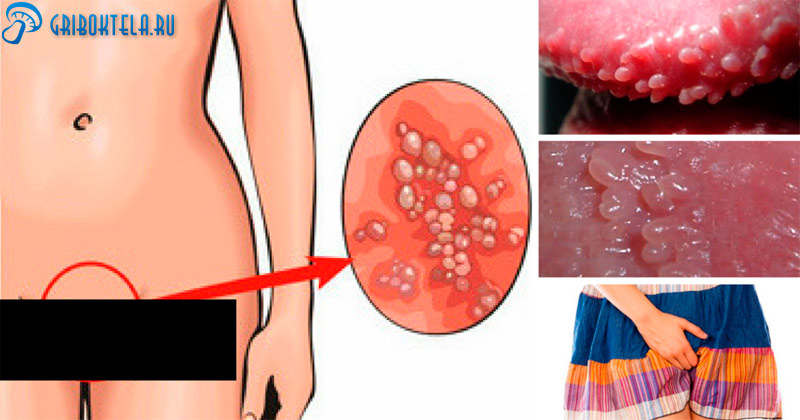
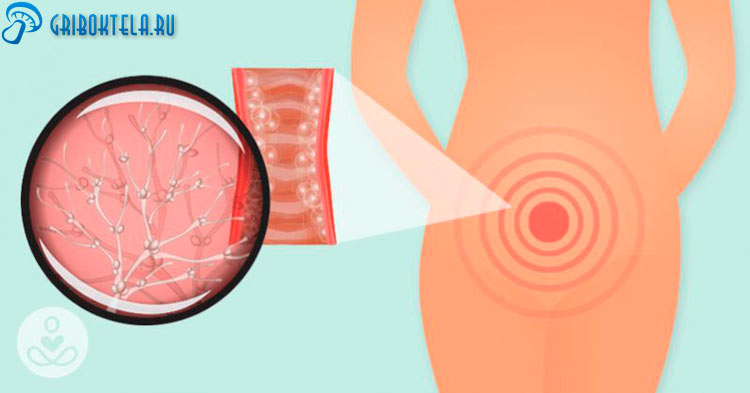
Инфекционное заболевание женской репродуктивной системы, которое может переброситься на матку и половые губы, называется грибок влагалища.
Иные названия патологического состояния – дисбактериоз, кандидоз, молочница. С ним сталкивалась каждая женщина хотя бы раз в жизни. Развивается из-за ускоренного роста грибка Кандида. Условно-патогенная флора начинает свое активное развитие только при возникновении благоприятных условий. Не стоит недооценивать данное заболевание. Запущенная стадия может привести к развитию кольпита, цистита, уретрита.
Патогенез
Возбудители кандидоза содержатся в воздухе, земле, овощах, фруктах, кондитерских изделиях. Дрожжевые грибы, в незначительных количествах, встречаются на поверхности слизистых и коже у здорового человека, они относятся к условно-патогенной флоре.
Если беременная больна кандидозом, то возрастает риск заражения новорожденного во время прохождения через родовые пути. Также младенец может заразиться через руки матери и персонала, медицинский инструмент, ухаживающую косметику.
Факторы, которые способствуют развитию патогенной флоры:
- негативное влияние окружающей среды;
- эндогенные факторы;
- вирулентные свойства микроорганизмов.
Наиболее повреждены развитию грибов кандида работники на кондитерских фабриках и консервных заводах. Ведь у них ежедневно происходит контакт кожных покровов с сахаросодержащими веществами, а также разного рода кислотами.
Причины возникновения
Существует много факторов, которые провоцируют развитие кандидоза, а именно:
- снижение защитных сил организма;
- частые переохлаждения;
- туберкулез легких;
- недавно начатая половая жизнь;
- дисбактериоз кишечника;
- венерические заболевания;
- неправильная гигиена половых органов;
- частые спринцевания;
- прием гормональных и антибактериальных препаратов;
- незащищенный половой акт;
- стрессовые ситуации;
- редкая смена ежедневных прокладок;
- наличие внутриматочной спирали;
- травматизм слизистой влагалища;
- ношение белья из искусственных материалов;
- эндокринные нарушения в организме: сахарный диабет и т.п.;
- наличие вредных привычек: табакокурение, прием алкогольных напитков;
- несбалансированный рацион питания, дефицит витаминов, большое количество сладких и мучных изделий.
Чаще всего грибок влагалища развивается в последние дни менструации. Редкие гигиенические процедуры, несвоевременная смена прокладок ведут к возникновению благоприятных условий для развития патогенной флоры.
Симптоматика
Влагалищный грибок активно размножается и приводит к поражению внутренних слизистых оболочек. Если обращение к врачам не своевременное, то кандидоз из острой формы переходит в хроническую. Инфекция может переброситься на мочевой пузырь и кишечник.
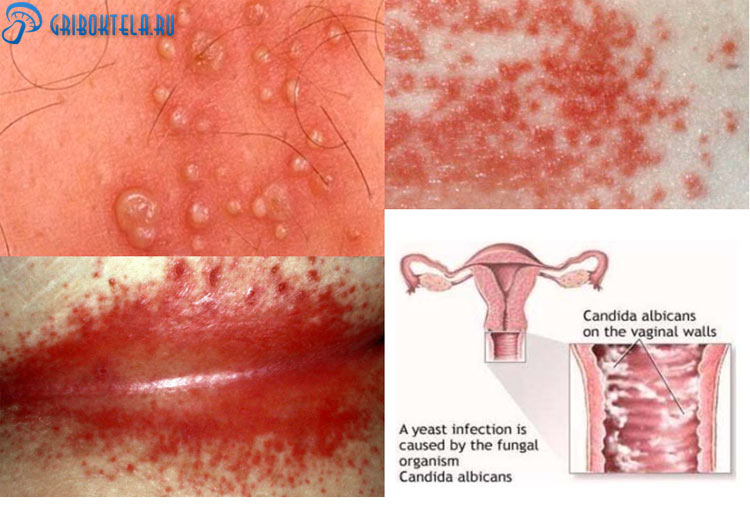
Микоз влагалища проявляется следующими симптомами:
- зуд;
- жжение и резь;
- выделения имеют кислый запах;
- отечность слизистых оболочек;
- неприятные ощущения при мочеиспускании;
- частые позывы к мочеиспусканию, при этом мочевой пузырь полностью не заполнен;
- увеличенная сухость влагалища;
- болезненные ощущения в интимной зоне;
- проблемы со сном, бессонница;
- творожистые выделения, которые имеют белый окрас;
- зуд усиливается после полового акта и приема душа;
- раздражение половых органов из-за контактирования с уриной.
Кандидоз, протекающий в хронической стадии, может привести к ряду осложнений. Если развитие грибка дополняется половой инфекцией, то это может привести к изменениям в матке и яичниках, что чревато бесплодием.
Диагностика заболевания
При возникновении негативных ощущений рекомендуется незамедлительно посетить гинеколога. Предварительный диагноз устанавливается после визуального осмотра. Подтвердить диагноз можно после проведения исследований в лаборатории.
Анализы, которые необходимо провести:
- исследование мазков из уретры, кишечника, влагалища;
- бактериологический посев на среду;
- серологические реакции;
- ПФР-тест;
- иммуноферментное исследование.
Самым быстрым и надежным методом является анализ мазка, а самым ввысокоинформативным – бактериологический анализ. Он позволяет выявить не только наличие грибка, но и его стойкость к лекарственным препаратам. После данного анализа можно подобрать наиболее эффективную лечебную терапию.
В случаях, когда мазок взять невозможно, прибегают к серологическим реакциям, взяв кровь из вены.
Лечение
Медикаментозное лечение грибка влагалища назначает гинеколог. Не стоит заниматься самолечением. Неправильно подобранная терапия может привести к возникновению различных осложнений.
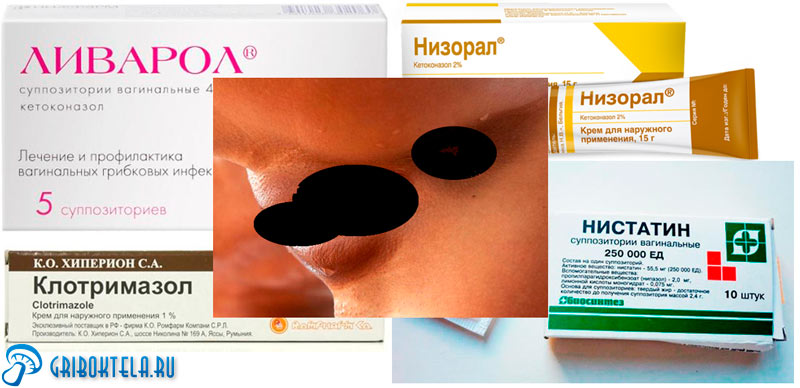
Основа лечебной терапии – использование препаратов, обладающих местным воздействием. Средства наружного применения включают: мази, крема, свечи. Они эффективно действуют в месте поражения. Практически не имеют противопоказаний.
Наиболее распространенные препараты:
В случаях, когда препараты местного действия малоэффективны или заболевание перешло в хроническую форму, используются таблетки и капсулы.
Во время приема таблеток в слизистой концентрируется большое количество действующего компонента, который нейтрализует грибки во влагалище.
Таблетки от кандидоза:
При выявлении грибка лечение должны пройти оба партнера. Ведь грибок без труда передается при незащищенном половом акте. До полного выздоровления стоит воздержаться от половой жизни.
Для лечения мужчин применяются мази в комплексе с таблетками. Мази необходимо наносить на половой член два раза в день.
Для избавления от грибкового поражения необходимо придерживаться дозировки и кратности приема. После прохождения курса лечения придется сдать контрольные анализы. Иногда грибки, которые находятся в организме, могут оказать стойкость к препарату.
Лечение народными средствами
Издавна наши бабушки боролись с кандидозом народными средствами.
Рецепты народной медицины:
- Грибки не любят щелочной среды. Для лечения необходимо взять литр кипяченой воды, добавить 50 капель йода и одну столовую ложку соды. Все перемешать и добавить в ванну. Процедура «сидячей ванны» проводится перед сном. Курс лечения составляет 10 дней.
- Хорошо себя зарекомендовали квасцы, их можно приобрести в аптеке. Взять один литр воды и добавить 2 столовых ложки квасцов. Довести раствор до кипения, помешивая. Охладить. Теплым раствором подмываться.
- Хорошо помогают отвары из лекарственных трав: календула, ромашка, шалфей. Травы имеют антисептические свойства.
- Антибактериальным эффектом обладает трава зверобой. Приготовленный отвар применяют для подмываний.
- Для гигиены половых органов пользуются маслом чайного дерева. Необходимо в стакане воды растворить две капли эфирного масла. Также данное средство подходит для подмываний, которые необходимо выполнять два раза в день на протяжении недели.
Профилактические меры
Для недопущения развития подобного заболевания необходимо:
- Не заниматься самолечением с применением антибактериальных препаратов. Лечение антибиотиками должен назначать только врач.
- Тщательно соблюдать личную гигиену. Своевременно менять прокладки во время критических дней. Не использовать тампоны дольше 5-ти часов. Гигиена половых органов два раза в день. Во время критических дней чаще.
- Ношение белья только из натуральных материалов.
- При посещении общественных бань, садиться на лавку, покрыв ее чистым полотенцем.
- Тщательно подбирать интимные гели в зависимости от уровня РН.
- Исключить половые контакты на время лечения.
- Исключить из рациона пряные, соленые, маринованные, сладкие блюда, а также выпечку.
- После лечения антибиотиками пропить курс пробиотиков. Они помогут нормализовать микрофлору организма.
- Употреблять больше свежих фруктов и овощей.
- Не увлекаться спринцеваниями.
Правильное и своевременное лечение позволит забыть о грибке влагалища. Не допустить рецидива можно, соблюдая простые правила профилактики.